- Specializace pracoviště a vědecko-výzkumná činnost
- Operace
- 3D laparoskopická radikální prostatektomie
- Nefrektomie
- Laserové operace prostaty
- Radikální cystektomie s derivací moči
- Implantáty
- Totální pánevní exenterace
- Retroperitoneální lymfadenektomie
- Aplikace botulotoxinu
Totální pánevní exenterace
Totální pánevní exenterace (dále jen TPE) je základem komplexní léčby pokročilých nádorů malé pánve, které nelze radikálně odstranit méně rozsáhlou operací. Jedná se o jeden z nejrozsáhlejších operačních výkonů. K pánevní exenteraci jsou indikováni nemocní s lokálně pokročilým, primárním nebo recidivujícím nádorem tlustého střeva a konečníku, dále pacienti s některými typy pokročilých nádorů původu gynekologického a urologického. Jedná se zejména o nádory, které prorůstají do okolních struktur a orgánů v malé pánvi.
V případě urologických orgánů jsou k pánevní exenteraci indikováni nemocní s pokročilými nádory močového měchýře. U nádorů prostaty se spíše jedná o indikace výjimečné. V případě gynekologických orgánů jsou k exenteraci indikovány pacientky s recidivou nebo progresí karcinomu děložního hrdla, vulvy nebo pochvy po primární radioterapii.
Indikace k těmto extrémním a rizikovým výkonům proto musí být velmi precizní. V dnešní době by vždy měla vycházet z rozhodnutí mezioborového indikačního týmu pracoviště, které má s uvedenou problematikou dostatečné zkušenosti a je schopné řešit často se vyskytující pooperační komplikace. Nejlepší výsledky jsou dnes dosahovány v centrech s úzce spolupracujícím týmem chirurgů, urologů, gynekologů, anesteziologů a onkologů. Tento „základní tým“ se však samozřejmě neobejde bez specialistů dalších odborností, zejména z oblasti gastroenterologie, radiologie a patologie.
Exenteračni výkony mají 3 fáze: explorativní, ablativní a rekonstrukční. Rekonstrukční část výkonu zajištuje rekonstrukci pánevního dna a derivaci moče (po odstranění močového měchýře) a stolice (po odstranění konečníku). Urolog rozhoduje o typu močové derivace. Je snahou, aby zvolený typ derivace moči co nejvíce fyziologicky nahradil původní jímací a evakuační funkci dolních močových cest, a to bez negativního vlivu na funkci ledvin. V posledních dekádách byla vyvinuta a do praxe uvedena řada způsobů, ideální metoda však stále neexistuje. Výběr vhodného typu derivace závisí na faktorech nemocného (věk, pohlaví, komorbidity) a jeho onemocnění. Při rozhodování o typu derivace je také nutné zohlednit přání pacienta s cílem dosažení co nejvyšší kvality života po operaci. Operační tým musí byt schopen podle aktuálního nálezu vyhodnotit situaci a popřípadě naplánovaný typ derivace změnit.
Typy pánevních exenterací
Pánevní exenterace dělíme na čtyři základní typy: přední, zadní, totální a supralevátorové. Je-li kterýkoliv z výše uvedených typů pánevní exenterace doplněn o resekci skeletu pánve, hovoříme o exenteraci kompozitní
Přední pánevní exenterace přichází v úvahu nejčastěji u žen při léčbě pokročilého nádoru děložního čípku. Operace zahrnuje odstranění dělohy, vaječníků oboustranně, části pochvy a močového měchýře. Konečník zůstává zachován.
Zadní pánevní exenterace přichází v úvahu u žen s primárním nebo recidivujícím karcinomem rekta, který v různém rozsahu prorůstá do okolí (do pochvy, resp. dělohy). Odstraňuje se konečník, děloha, vaječníky oboustranně a část pochvy. Močový měchýř je zachován.
Totální pánevní exenterace znamená odstranění všech orgánů malé pánve. Její součástí u mužů je konečník, močový měchýř s prostatou a semennými váčky. U žen se odstraňuje konečník, děloha, vaječníky oboustranně, pochva a močový měchýř.
Supralevátorová pánevní exenterace přichází v úvahu u pokročilých nádorů vyšších častí konečníku rekta nebo tlustého střeva. Po odstranění zůstává dostatečně dlouhý pahýl konečníku s funkčním svěračem, který umožňuje střevní anastomózu. Odstraňuje se močový měchýř.
Ilustrační foto pánevní exenterace.
Derivace moče po odstranění močového měchýře
Odstranění močového měchýře, bez ohledu na příčinu, je vždy spojeno s nutností provedení močové derivace. Pod pojmem derivace moči se rozumí zajištění pasáže a odvodu moči jinou cestou než pomocí vlastního močového měchýře. Je snahou, aby zvolený typ derivace moči co nejvíce fyziologicky nahradil původní jímací a evakuační funkci dolních močových cest, a to bez negativního vlivu na funkci ledvin.
Derivačních metod bylo popsáno a do praxe uvedeno velké množství. Jejích společným principem je náhrada odstraněného močového měchýře částí střeva (tenkého nebo tlustého), do kterého jsou našity močovody.
U pacientů po TPE se nejčastěji využívá močová derivace podle Brickera (označení podle jejího autora). Pro transport moči z těla se používá asi 15 cm dlouhý, vytnutý segment části tenkého střeva, do jehož jednoho konce jsou našity oba močovody. Jeho druhý konec je pak vyveden z těla ven a přišit na přední břišní stěnu (jako trvalá močová stomie). Výhodou této derivace je její jednoduchost a menší množství metabolických komplikací. Nevýhodou je nutnost nosit jímací pomůcky. Mezi dlouhodobé komplikace patří problémy se stomií (zúženiny, kýla vzniklá v místě vyvedení střevní kličky na břišní stěnu, únik moče při netěsnosti stomických pomůcek apod.) a riziko poškození horních močových cest (městnání moče v močovodech a ledvinách, opakované záněty ledvin, tvorba konkrementů).
Další, méně používanou derivační možností je tzv. kožní ureterostomie – kdy se přímo na břišní stěnu vyšije dolní konec močovodu. Je to poměrně jednoduchá metoda, bez nutnosti manipulace se střevem. Vhodná v situaci vyžadující drenáž pouze jedné ledviny, použitelná je ale i při oboustranné derivaci. Výhodou je rychlost, jednoduchost, a tedy i malá operační zátěž. Nevýhodou jsou časté dlouhodobé komplikace: vznik zuženin v oblasti vyvedení močovodu, močové infekce a tvorba močových konkrementů. Vzhledem k vysoké frekvenci pozdních komplikací je používána výjimečně, nejčastěji jako forma paliativní derivace u vysoce rizikových pacientů s krátkou předpokládanou délkou dožití.
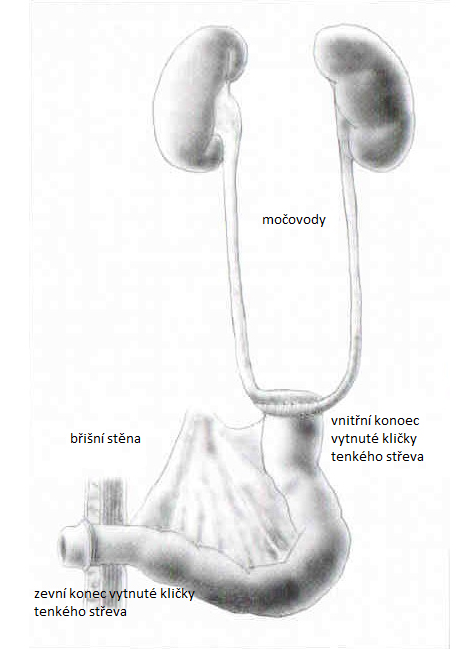
Schématické znázornění močové derivace podle Brickera - močovody jsou našity
na jeden konec kličky, druhý je vyveden z těla ven na břišní stěnu.
Realizace samotného výkonu probíhá ve spolupráci chirurga, urologa a dle potřeby také gynekologa. Nejčastěji se provádí na Chirurgické klinice FTN. Po výkonu je pacient hospitalizován na monitorovaném lůžku anesteziologického oddělení. Doba hospitalizace je individuální a je závislá na rozsahu nádorového postižení, celkovém zdravotním stavu pacienta a předešlých chirurgických výkonech. Rozsahu a závažnosti operace odpovídá i delší doba rekonvalescence.
Při rozhodování o indikaci pánevní exenterace je vždy nutné zvažovat kvalitu života nemocného. Ponechaný pokročilý nádor malé pánve, často provázený nekontrolovatelným odchodem stolice, bolestmi a zápachem, je pro pacienta a jeho nejbližší okolí tristní situací s nízkou kvalitou života.
